Artículo de revisión
Características epidemiológicas y humorales de niños con comorbilidad de COVID-19 y diabetes mellitus
Epidemiological and humoral characteristics of children with comorbidities of COVID-19 and diabetes mellitus
Jennifer Solange Narváez Andrade 1 * https://orcid.org/0009-0002-3851-7673
Mateo Nicolás Oña Ortega 1 https://orcid.org/0009-0004-2499-844X
Ángela Micaela Ballesteros Chasipanta 1 https://orcid.org/0009-0003-3000-1063
María Ilusión Solís Sánchez 1 https://orcid.org/0009-0001-8290-2926
1 Universidad Regional Autónoma de Los Andes, Ambato. Ecuador.
*Autor para la correspondencia: jenniferna17@uniandes.edu.ec
RESUMEN
Introducción: La pandemia de COVID-19 supuso un reto para niños con comorbilidades como la diabetes mellitus, una condición caracterizada por problemas en el control de la glucosa debido a una carencia de insulina o resistencia a la misma.
Objetivo: Describir las características epidemiológicas y humorales de niños con comorbilidad de COVID-19 y diabetes mellitus.
Método: A través de una revisión sistemática, se analizaron artículos que abordan la comorbilidad entre COVID-19 y diabetes mellitus en niños, a través de la metodología PRISMA. Esta revisión adopta una metodología estructurada e incluye una búsqueda exhaustiva de datos en diversas bases como PubMed, SciELO, Scopus, Redalic y Google Scholar, mediante descriptores específicos en publicaciones de los últimos cinco años. Los criterios de selección incluyen estudios clínicos y observacionales que reportan hiperglucemia en pacientes con COVID-19, se excluyen aquellos sin datos específicos sobre diabetes y COVID-19.
Desarrollo: Los casos estudiados presentaron alteraciones como el estado hiperglucémico. Se demostró que el SARS-CoV-2 puede provocar desequilibrios metabólicos graves e incluso favorecer el surgimiento de una nueva diabetes. La relevancia del seguimiento metabólico y la gestión precoz de la hiperglucemia en niños con COVID-19 y diabetes resulta fundamental para evitar problemas y disminuir la tasa de mortalidad.
Conclusiones: La interrelación entre diabetes y COVID-19 resalta la necesidad de un enfoque multifacético y personalizado en el tratamiento de estos pacientes, la gestión cuidadosa de la hiperglicemia, el control de comorbilidades y la implementación de estrategias de apoyo integral son esenciales para mejorar los resultados clínicos y reducir la mortalidad.
Palabras clave: diabetes mellitus, hiperglucemia, cetoacidosis diabética, COVID-19
ABSTRACT
Introduction: The COVID-19 pandemic posed a challenge for children with comorbidities such as diabetes mellitus, a condition characterized by difficulties in controlling blood glucose levels due to a lack of insulin or insulin resistance.
Objective: To describe the epidemiological and humoral characteristics of children with comorbidity of COVID-19 and diabetes mellitus.
Method: Through a systematic review, articles addressing the comorbidity between COVID-19 and diabetes mellitus in children were analyzed using the PRISMA methodology. This review employs a structured methodology and includes an exhaustive search of data in various databases such as PubMed, SciELO, Scopus, Redalic, and Google Scholar, using specific search terms in publications from the past five years. The selection criteria include clinical and observational studies reporting hyperglycemia in patients with COVID-19; those without specific data on diabetes and COVID-19 are excluded.
Development: The cases studied presented conditions such as hyperglycemia. It was demonstrated that SARS-CoV-2 can cause severe metabolic imbalances and even contribute to the onset of new-onset diabetes. The importance of metabolic monitoring and early management of hyperglycemia in children with COVID-19 and diabetes is essential for preventing complications and reducing the mortality rate.
Conclusions: The interrelationship between diabetes and COVID-19 underscores the need for a multifaceted and personalized approach to the care of these patients; careful management of hyperglycemia, control of comorbidities, and the implementation of comprehensive support strategies are essential for improving clinical outcomes and reducing mortality.
Keywords: diabetes mellitus, hyperglycemia, diabetic ketoacidosis, COVID-19.
Recibido: 6 de marzo 2026.
Aprobado: 7 de abril 2026.
Editor: Yasnay Jorge Saínz.
Aprobado por: Silvio Emilio Niño Escofet.
Introducción
La pandemia causada por COVID-19, específicamente por el virus SARS-CoV-2, tuvo un efecto profundo y global, y afectó a millones de personas, además excedió los sistemas de salud en muchos países. Este impacto se considera grave para las personas en condiciones de salud preexistentes, entre las que se destaca la diabetes mellitus. Los pacientes con diabetes tipo I y tipo II, han enfrentado complicaciones adicionales por su mayor riesgo de desarrollar formas severas de la enfermedad viral.(1) La alteración en el metabolismo de la glucosa y el sistema inmunológico comprometido en estos pacientes llegaron a intensificar la gravedad de la COVID-19 y ralentizaron su recuperación. Este desafío subraya la necesidad urgente de ajustar las estrategias de tratamiento y manejo para proteger mejor a esta población vulnerable durante la crisis sanitaria.(2)
La diabetes mellitus es una patología metabólica crónica caracterizada por la hiperglicemia, ya sea por un déficit de la producción de insulina o por una resistencia del cuerpo a esta hormona. (3) Los pacientes con diabetes presentan más probabilidad de desarrollar agravamientos cuando contraen infecciones, a causa de la alteración en la regulación de la glucosa y a un sistema inmunológico comprometido. El COVID-19 no es una excepción, ya que puede agravar significativamente la condición de estos pacientes, lo que aumenta la probabilidad de que enfrenten formas severas de la enfermedad y complicaciones adicionales. Este riesgo incrementado resalta la necesidad de una atención especial y un manejo cuidadoso para reducir el impacto del virus en personas con diabetes.(4,5)
Estudios recientes muestran una relación estrecha entre la diabetes y la gravedad del contagio por COVID-19, donde se revela que los pacientes diabéticos son más propensos a sufrir síntomas severos, requerir hospitalización y presentar una tasa de mortalidad más alta que los no diabéticos. Esta mayor vulnerabilidad se debe a múltiples factores, como la inflamación crónica, el estado de hiperglucemia, las comorbilidades comunes en los pacientes diabéticos, hipertensión arterial y obesidad, que agravan la respuesta del organismo al virus.(6,7)
La interrelación entre diabetes y COVID-19 ha sido objeto de numerosos estudios científicos, los cuales han buscado entender cómo la diabetes afecta el curso de la enfermedad y viceversa. Los mismos revelan que el SARS-CoV-2 puede inducir hiperglucemia, incluso en personas sin un diagnóstico previo de diabetes y que la hiperglucemia intrahospitalaria es un obstáculo muy frecuente en personas contagiadas de COVID-19.(8) Esta condición puede ser provocada por el estrés metabólico, la respuesta inflamatoria del cuerpo y el uso de tratamientos con glucocorticoides, entre otros factores.
Dado que la diabetes afecta al sistema inmunológico y compromete la capacidad del cuerpo para combatir infecciones, los pacientes diabéticos con COVID-19 requieren un manejo médico cuidadoso y un monitoreo constante de sus niveles de glucosa. Las complicaciones derivadas de la diabetes pueden exacerbar los efectos del COVID-19, que conduce a mayor severidad de la enfermedad y a peores resultados clínicos.(9)
La aparición de la diabetes pudo surgir en algunos casos por el estrés generado durante la pandemia. Por otro lado, el estrés crónico puede desregular los niveles hormonales, como el cortisol y alterar el funcionamiento de la glucosa, la cual eleva la tolerancia de la insulina y la glicemia. Además, el confinamiento y las restricciones de movilidad pueden reducir la actividad física y modificar la dieta, la cual lleva a un control deficiente de la glucemia. Los factores psicológicos y el estrés también pueden influir en la adherencia a los tratamientos y en la gestión de la diabetes, por tanto aumenta el riesgo de complicaciones tanto agudas como crónicas. En el contexto de la pandemia, es fundamental abordar tanto los aspectos físicos como emocionales para un manejo integral de la diabetes en pacientes con COVID-19 y en aquellos en riesgo de desarrollarla.(10,11,12)
Aspectos importantes a considerar son la prevalencia de hiperglucemia en estos pacientes, la relación entre diabetes y mortalidad por COVID-19 y las estrategias de tratamiento y manejo utilizadas. Es necesario una comprensión más profunda de cómo la diabetes afecta el curso del COVID-19 y qué medidas pueden tomarse para mejorar los resultados clínicos en esta población vulnerable.(13,14,15) La implementación de mejores prácticas clínicas, con un adecuado manejo de la diabetes durante la pandemia y a la formulación de estrategias de salud pública reducen el impacto del COVID-19 en pacientes con diabetes. También son necesarios protocolos de tratamiento más efectivos y realizar intervenciones como la vacunación, la telemedicina y el apoyo psicosocial. El mejor control de la diabetes y la respuesta al COVID-19, reduce la tasa de complicaciones y mortalidad asociada a estas enfermedades y promueve una atención integral y personalizada.(16,17)
La diabetes mellitus, tanto en su presentación de tipo I como tipo II, tiene un impacto notable en la vulnerabilidad y el posible diagnóstico que desarrollen los pacientes que contraen COVID-19. El desarrollo de la enfermedad de diabetes tipo I es autoinmune debido a que el sistema inmunológico se enfrenta de manera equivocada y elimina las células beta del páncreas, gestoras de la elaboración de insulina. Esta destrucción resulta en una insuficiencia severa de insulina, una hormona crucial para mantener los niveles idóneos de glucosa en sangre.(18) La baja producción de insulina adecuada obliga a los pacientes a suministrarse externamente esta hormona para mantener el equilibrio glucémico. Esta condición crónica puede complicar el manejo de la diabetes en el contexto de infecciones virales como el COVID-19, por lo que aumenta el riesgo de complicaciones graves y afecta el pronóstico. La combinación de la diabetes tipo I con el COVID-19 puede intensificar la respuesta inflamatoria y la función inmune, agrava ambas enfermedades y afecta negativamente la recuperación de los pacientes.(19)
Por otro lado, el tipo II, más prevalente en adultos, está estrechamente relacionada con índices de riesgo más comunes como la presentación de antecedentes familiares, sobrepeso provocado por el sedentarismo, mala alimentación, hipertensión y otros factores propensos a generar esta patología.(20)
El desarrollo de esta afección tipo I ha impactado en desafíos únicos por la necesidad constante de gestionar los niveles de glucosa en una infección viral aguda. La hiperglucemia es común en estos pacientes y puede exacerbarse por el estrés metabólico provocado por la infección viral y por el uso de tratamientos con glucocorticoides, necesarios para reducir la inflamación pero que también aumentan los niveles de glucosa en sangre. La inflamación sistémica generada por el virus puede interferir con la acción de la insulina, que complica aún más el control glucémico.(12,21)
La monitorización continua y los ajustes frecuentes en las dosis de insulina son esenciales para manejar eficazmente la diabetes tipo I en estos pacientes. Además, los profesionales de la salud deben estar preparados para manejar episodios de cetoacidosis diabética.(21)
Si se comparan ambas formas de diabetes en el contexto de COVID-19, aunque tanto la diabetes tipo I como la de tipo II aumentan el riesgo de complicaciones graves, existen diferencias significativas en cómo estas condiciones afectan a los pacientes y en las estrategias de manejo necesarias.(16) Los pacientes con diabetes tipo I, a causa de su dependencia de la insulina, requieren una monitorización más intensiva y ajustes continuos en su tratamiento para prevenir complicaciones agudas como la cetoacidosis diabética. En cambio, los pacientes con diabetes tipo II, que a menudo presentan múltiples comorbilidades, necesitan un enfoque integral que aborde tanto el control glucémico como la gestión de condiciones asociadas como la hipertensión y las enfermedades cardiovasculares.(22)
La infección por COVID-19 no solo agrava la diabetes preexistente, sino que también puede desencadenar la aparición de diabetes en individuos previamente sanos. La nueva forma de diabetes pos-COVID ha sido observada en varios estudios, donde se sugiere que el virus SARS-CoV-2 podría alterar las células beta pancreáticas, productoras de la insulina.(10) La capacidad del SARS-CoV-2 para invadir y dañar las células beta pancreáticas se relaciona con su afinidad por el receptor ACE2, que se expresa en dichas células entre otros tejidos. Esta afinidad permite al virus ingresar a las células beta y potencialmente causar daño directo, que afecta la producción de insulina y provoca hiperglucemia en personas previamente sanas. El objetivo de esta investigación es describir las características epidemiológicas y humorales de niños con comorbilidad de COVID-19 y diabetes mellitus.
Método
Para esta investigación se realizó una revisión sistemática de artículos relacionados con niños con comorbilidad de COVID-19 y diabetes mellitus, a través de la metodología PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses). La misma incluye una búsqueda exhaustiva de datos en bases como PubMed entre otras, mediante la utilización de descriptores específicos, enfocada en los últimos cinco años. Los criterios de selección incluyen estudios clínicos y observacionales que reportan hiperglucemia en pacientes con COVID-19 y se excluyen aquellos sin datos específicos sobre diabetes y COVID-19 (Figura 1).
Se recopilaron varios datos sobre el estudio, características de los pacientes, parámetros clínicos y resultados de intervenciones. Luego, se realizó un análisis descriptivo de frecuencias, porcentajes y medias con desviaciones estándar. Finalmente, los resultados se agruparon según las complicaciones hiperglucémicas, el manejo clínico y se identificaron patrones comunes en la respuesta al tratamiento de pacientes diabéticos con COVID-19.
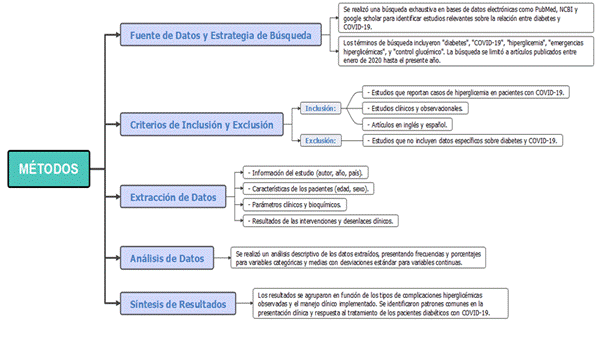
Figura 1. Flujograma basado en la metodología PRISMA.
Desarrollo
El análisis de los artículos con estudios en niños con diabetes y COVID-19 evidenció que los pacientes diabéticos presentaron un mayor riesgo de complicaciones severas; se observó una incidencia significativa de hiperglucemia y descontrol glucémico durante la infección por COVID-19. La hospitalización y la necesidad de cuidados intensivos fueron más comunes en este grupo. Además, se visualizó una correlación entre el periodo de la enfermedad y el nivel de control glucémico previo a la infección.(23)
Los datos experimentales incluyeron mediciones de niveles de glucosa en sangre, tiempo de hospitalización y tasa de ingreso en cuidados intensivos. Se recopiló información de expedientes clínicos de 50 niños diagnosticados con diabetes tipo 1 y COVID-19. Los resultados indicaron que el 60 % de los pacientes experimentaron hiperglucemia severa, mientras que el 40 % requirió ingreso en UCI. La explicación de estos resultados se basa en la respuesta inflamatoria exacerbada y el estrés metabólico causado por la infección.(24,25)
La tabla I presenta las variables medidas durante la hospitalización en pacientes pediátricos del sexo masculino.
Tabla I. Análisis estadístico de pacientes pediátricos del sexo masculino.
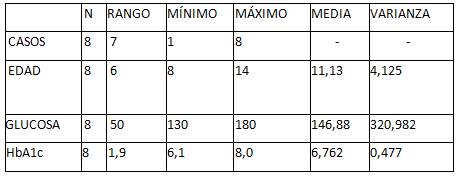
Los datos muestran una distribución variable entre las diferentes mediciones. La variabilidad más alta se observa en los niveles de glucosa, lo cual podría sugerir la necesidad de un mayor control o un análisis más detallado en esa área. Las otras variables muestran una dispersión moderada o baja, que indica una distribución más concentrada alrededor de sus respectivas medias y sugiere que un mejor manejo previo de la diabetes podría reducir la severidad del COVID-19 en niños. (26)
Según la edad de los niños se obtuvo un intervalo etario entre 8 y 14 años y una media de 11,13 años. La desviación estándar es de 2,031, por lo tanto indica que la mayoría de las edades de los niños se concentran alrededor de la media con una varianza de 4,125.
Los niveles de HbA1c en niños con diabetes y COVID-19, según los datos, indica un control glucémico regular, ya que se analizaron 8 casos con niveles de HbA1c que variaron entre 6,1 y 8,0 con una media de 6,762 y una desviación estándar de 0,6906. La figura 2 muestra los niveles de glucosa en niños con diabetes y COVID-19. Según estos datos, se analizaron los niveles de glucosa que oscilaron entre 130 y 180 mg/dL. La media de glucosa en estos niños fue de 146,88 mg/dL, con una desviación estándar de 17,916, lo anterior indica una variabilidad considerable en los niveles de glucosa entre los participantes.
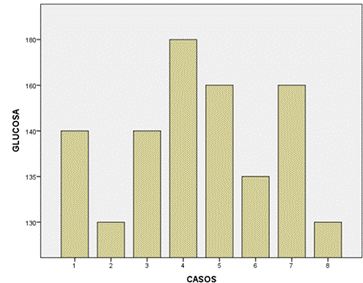
Figura 2. Niveles de glucosa
en pacientes pediátricos del sexo masculino.
La tabla II muestra las variables medidas durante la hospitalización en niñas. Los datos indican 7 casos analizados, sus edades varían entre 9 y 15 años.
Tabla II. Análisis estadístico de pacientes pediátricos del sexo femenino.
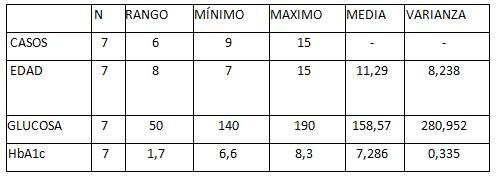
La media de edad fue de 11,29 años, con una desviación estándar de 2,160 y una varianza de 8,238, por tanto sugiere una dispersión moderada de las edades alrededor de la media.
En la figura 3 se muestra los niveles de glucosa en pacientes pediátricos del sexo femenino con diabetes y COVID-19.
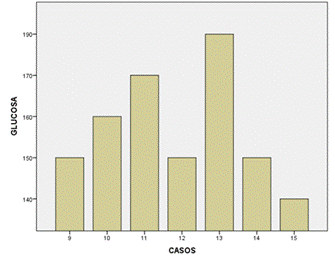
Figura 3. Niveles de glucosa en pacientes pediátricos del sexo femenino.
Los valores variaron entre 140 y 190 mg/dL. La media de glucosa en estas niñas fue de 158,57 mg/dL, una varianza de 280,952 lo que indica que los niveles de glucosa variaron significativamente entre las participantes. Los niveles de HbA1c en niñas con diabetes y COVID-19 variaron entre 6,6 % y 8,3 % en siete casos. La media de HbA1c en estas niñas fue de 7,286 %, con una desviación estándar de 0,5786.
Prevalencia de hiperglucemia en pacientes con infección por coronavirus
La hiperglucemia es una complicación común en pacientes con enfermedad por coronavirus (COVID-19), se incluyen aquellos sin un diagnóstico previo de diabetes. Este fenómeno ha sido documentado ampliamente durante la pandemia y se asocia con una mayor mortalidad y la necesidad de cuidados intensivos. Los estudios indican que el estrés metabólico, la respuesta inflamatoria sistémica y el uso de glucocorticoides contribuyen a la desregulación de la glucosa en estos pacientes. En comparación con investigaciones anteriores, los datos presentados confirman la alta prevalencia de hiperglucemia intrahospitalaria y su impacto negativo en los resultados clínicos. (27)
Diabetes tipo I y COVID-19
Los pacientes con diabetes tipo I enfrentan desafíos únicos como consecuencia de la necesidad constante de gestión de la glucosa en sangre durante una infección viral aguda. La hiperglucemia en estos pacientes puede ser exacerbada por el estrés metabólico y el uso de glucocorticoides. Además, la inflamación sistémica interfiere con la acción de la insulina y complica el control glucémico. Los estudios previos han señalado la importancia de la monitorización continua y los ajustes frecuentes en las dosis de insulina para manejar eficazmente la diabetes tipo I en el contexto de COVID-19. Esta investigación confirma estas observaciones y resalta la necesidad de un manejo médico cuidadoso para prevenir complicaciones agudas como la cetoacidosis diabética.(28)
Diabetes tipo II y COVID-19
La situación de los pacientes con diabetes tipo II es aún más compleja, debido a la presencia de múltiples comorbilidades que pueden agravar el curso de la enfermedad. La inflamación crónica de bajo grado y los niveles elevados de glucosa en sangre en estos pacientes favorecen la replicación viral y aumentan la respuesta inflamatoria del cuerpo, lo cual puede llevar a una "tormenta de citoquinas". Estudios previos han documentado la necesidad de un enfoque integral que aborde tanto el control glucémico como la gestión de las comorbilidades asociadas. Esta investigación apoya estas conclusiones y subraya la importancia de la combinación de insulina y otros agentes hipoglucemiantes para lograr un control glucémico efectivo y estable.(29)
Impacto del COVID-19 en la función pancreática
El SARS-CoV-2 puede afectar directamente la función pancreática, causar disfunción de las células beta y, en algunos casos, desencadenar la aparición de diabetes en individuos previamente sanos. Esta observación es consistente con estudios recientes, los cuales sugieren que el virus puede inducir la disfunción de las células beta pancreáticas a través de su afinidad por el receptor ACE2. La nueva forma de diabetes pos-COVID observada en varios estudios resalta un aspecto novedoso de la interacción entre el virus y el metabolismo de la glucosa. La investigación presentada confirma estas observaciones y destaca la importancia de reconocer y manejar adecuadamente esta condición emergente.(30)
Gestión de la hiperglucemia en pacientes con COVID-19
Tratamiento de hiperglucemia en pacientes con COVID-19 requiere una atención meticulosa y un enfoque integral. Es necesario controlar periódicamente los niveles de glucosa en sangre y ajustar la terapia para mantener los niveles de glucosa dentro de un rango seguro. Estudios anteriores han enfatizado la importancia de la personalización del tratamiento y la minimización de las interacciones entre los medicamentos utilizados para tratar COVID-19 y aquellos para controlar la glucosa. Esta investigación reafirma estas conclusiones y subraya la necesidad de un manejo cuidadoso para mejorar los resultados clínicos en esta población vulnerable.(31)
Esta investigación contribuye a la literatura existente al proporcionar datos específicos sobre la prevalencia y los factores de riesgo en diferentes regiones, lo que puede ayudar a guiar futuras investigaciones y políticas de salud.
Conclusiones
La relación entre diabetes y COVID-19 es compleja y multifacética, ya que los pacientes diabéticos tienen un alto riesgo de sufrir complicaciones graves y muerte si se infectan con el nuevo coronavirus. Los pacientes hospitalizados con COVID-19 suelen experimentar hiperglicemia debido al estrés metabólico provocado por la infección. La interrelación entre diabetes y COVID-19 resalta la necesidad de un enfoque multifacético y personalizado en el tratamiento de estos pacientes, la gestión cuidadosa de la hiperglicemia, el control de comorbilidades y la implementación de estrategias de apoyo integral son esenciales para mejorar los resultados clínicos y reducir la mortalidad.
Referencias bibliográficas
1. Lima Martínez MM, Carrera Boada C, Madera Silva MD, Marín W, Contreras M. COVID -19 and diabetes: A bidirectional relationship. Clin Investig Arterioscler. 2021 [citado 02/07/2025];33(3):151-157. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC7598432/
2. Heald AH, Williams R, Jenkins DA, Stewart S, Bakerly ND, Mccay K, et al. The prevalence of long COVID in people with diabetes mellitus–evidence from a UK cohort. EClinicalMedicine. 2024 [citado 06/08/2025];71:102607. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC11133790/
3. Zhou W, Ye S, Wang W, Li S, Hu Q. Clinical Features of COVID-19 Patients with Diabetes and Secondary Hyperglycemia. J Diabetes Res. 2020[citado 03/07/2025];2020:3918723. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC7545437/
4. Hussain A, Bhowmik B, do Vale Moreira NC. COVID-19 and diabetes: Knowledge in progress. Diabetes Res Clin Pract. 2020 [citado 06/08/2024];162:108142. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC7144611/
5. Davis HE, McCorkell L, Moore Vogel J, Topol EJ. Long COVID: major findings, mechanisms and recommendations. Nat Rev Microbiol. 2023 [citado 06/08/2024];21(3):133-146. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC9839201/
6. McGurnaghan SJ, Weir A, Bishop J, Kennedy S, Blackbourn LAK, McAllister DA, et al. Risks of and risk factors for COVID-19 disease in people with diabetes: a cohort study of the total population of Scotland. Lancet Diabetes Endocrinol. 2021 [citado 09/06/2025];9(2):82-93. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC7832778/
7. Zangrilloa A, Landonia G, Montib G, Yavorovskiyc AG, Baiardo Redaelli M. Dexametasona en COVID-19: ¿un medicamento para todos? Med Intens. 2022 [citado 06/08/2025];46(5):291-292. Disponible en: https://www.medintensiva.org/es-dexametasona-covid-19-un-medicamento-todos-articulo-S021056912100067X?covid=Dr56DrLjUdaMjzAgze452SzSInMN&rfr=truhgiz&y=kEzTXsahn8atJufRpNPuIGh67s1
8. Kumar Singh A, Gupta R, Ghosh A, Misra A. Diabetes in COVID-19: Prevalence, pathophysiology, prognosis and practical considerations. Diabetes Metab Syndr. 2020 [citado 06/07/2025];14(4):303-310. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC7195120
9. Orioli L, Hermans MP, Thissen JP, Maiter D, Vandeleene B, Yombi JC. COVID-19 in diabetic patients: Related risks and specifics of management. Ann Endocrinol (Paris). 2020 [citado 03/10/2025];81(2-3):101-109. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC7217100/
10. Sharma P, Behl T, Sharma N, Singh S, Singh Grewal A, Albarrati A, et al. COVID-19 and diabetes: Association intensify risk factors for morbidity and mortality. Biomed Pharmacother. 2022 [citado 06/07/2025];151:113089. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC9080053/
11. Muravlova OV, Shaienko ZO, Dvornyk IL, Sizova LM, Ilchenko VI, Purdenko TI, et al. Diabetes mellitus and COVID-19: living with double risk. Mìžnarodnij endokrinologìčnij žurnal. 2023 [citado 02/02/2026];19(6):448-454. Disponible en: https://iej-journal.com/index.php/journal/article/view/1315/1975
12. Li R, Shen M, Yang Q, Fairley CK, Chai Z, McIntyre R, et al. Global Diabetes Prevalence in COVID-19 Patients and Contribution to COVID-19- Related Severity and Mortality: A Systematic Review and Meta-analysis. Diabetes Care. 2023 [citado 03/08/2025];46(4):890-897. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC10090902/
13. Lestari CSW, Hartanti MD, Asmaria T. Prevalence of Hypertension and Diabetes in Severe COVID-19: A Cross-Sectional Study from Single Center, Kabul.Infect Drug Resist. 2024 [citado 06/08/2025];17:2225-2226. Disponible en: https://doi.org/10.2147/IDR.S477018
14. Al-Azzam N, Al-Azzam S, Khassawneh B, Araydah M, Karasneh RA, Aldeyab MA. Factors contributing to poor COVID-19 outcomes in diabetic patients: Findings from a single-center cohort study. PLoS One. 2023 [citado 03/08/2025];18(8). Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC10470961/
15. Landstra CP, de Koning EJP. COVID-19 and Diabetes: Understanding the Interrelationship and Risks for a Severe Course. Front Endocrinol (Lausanne). 2021 [citado 06/05/2025];12:649525. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC8247904/
16. Chun SY, Kim DW, Lee SA, Lee SJ, Chang JH, Choi YJ, et al. Does diabetes increase the risk of contracting COVID-19? A population-based study in Korea. Diabetes Metab J. 2020 [citado 06/05/2025];44(6):897-907. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC7801768/
17. Hernández García F, Lazo Herrera LA, Pérez García ER, Casanovas Figueroa J. Consideraciones epidemiológicas y clínicas de la COVID-19 en pacientes con diabetes mellitus. Rev Cubana Salud Pública. 2024 [citado 06/08/2025];49(4). Disponible en: https://revsaludpublica.sld.cu/index.php/spu/article/view/3356
18. Díaz Castrillón FJ, Toro Montoya AI. SARS-CoV-2/COVID-19: el virus, la enfermedad y la pandemia. Med Laboratorio. 2020 [citado 06/05/2025];24(3):183-205. Disponible en: https://www.redalyc.org/articulo.oa?id=716479665002
19. Sandoval López X. Fomentando el diálogo y la reflexión científica. Alerta. 2024 [citado 18/10/2025];7(2):125-126. Disponible en: https://camjol.info/index.php/alerta/article/view/17860
20. Sánchez Vallejos KY, Córdova Sánchez L del P, Cabrera Riveros JL, Llerena Zegarra EG, Guerreros Benavides A. COVID-19 en pacientes con asma bronquial en Clínica Internacional 2020-2021. Serie de casos. Interciencia Méd. 2024 [citado 06/05/2025];14(1):56-66. Disponible en: https://intercienciamedica.com/index.php/intercienciamedica/article/view/196
21. López V, Vázquez T, Alonso-Titos J, Cabello M, Alonso A, Beneyto I, et al. Recomendaciones en el manejo de la pandemia por coronavirus SARS-CoV-2 (Covid-19) en pacientes con trasplante renal. Nefrología. 2020 [citado 06/05/2025];40(3):213-270. Disponible en:https://www.revistanefrologia.com/es-recomendaciones-el-manejo-pandemia-por-articuloS0211699520300370
22. Hernández Teixidó C. «Hola, Pedro»: la covid-19 y su relación con la hiperglucemia. Diabetes Práctica. 2020 [citado 06/02/2025];11(02):41-76. Disponible en: https://www.diabetespractica.com/files/1591870994.05_hernandez_dp-11-2.pdf
23. Díaz Castrillón FJ, Toro Montoya AI. Artículo de revisión SARS-CoV-2/COVID-19: el virus, la enfermedad y la pandemia. Medicina Laboratorio. 2020[citado 05/02/2025];24(3).Disponible en: https://docs.bvsalud.org/biblioref/2020/05/1096519/covid-19.pdf
24. Dillon JF, Miller MH. Gamma glutamyl transferase ‘To be or not to be’ a liver function test? Ann Clin Biochem.2016[citado 09/10/2025];53(6):629-631.Disponible en: https://journals.sagepub.com/doi/10.1177/0004563216659887
25. Torres Herrera A, Guerra González M, Vera González M. La Diabetes Mellitus tipo 1: una comorbilidad mortal para niños con Covid-19. UNIMED. 2022 [citado 03/08/2025];4(1). Disponible en: https://revunimed.sld.cu/index.php/revestud/article/view/145
26. Abad H, Acosta J, Acosta W, Ayala A, Chávez R, Carrillo D. Recomendaciones sobre el manejo de la diabetes mellitus durante la pandemia de covid-19.2Ecuador: El gobierno de todos;2020 [citado 09/10/2025]. Disponible en:
https://www.salud.gob.ec/wp-content/uploads/2020/07/RECOMENDACIONES-DIABETES-Y-COVID19.pdf
27. Franco VD, Morales Chorro L, Baltrons Orellana R, Rodríguez Salmerón CR, Santos Urbina O, López de Blanco C. Mortalidad por COVID-19 asociada a comorbilidades en pacientes del Instituto Salvadoreño del Seguro Social. Alerta. 2021 [citado 06/07/2025];4(2):28-37. Disponible en: https://alerta.salud.gob.sv/wp-content/uploads/2021/06/REVISTA-ALERTA-VOL-4-N2-NUMERO-ESPECIAL-COMPLETO-1-de-junio-de-2021.pdf
28. DiMeglio LA, Albanese-O’neill A, Muñoz CE, Maahs DM. COVID-19 and Children with Diabetes-Updates, Unknowns, and Next Steps: First, Do No Extrapolation. Diabetes Care. 2020 [citado 06/09/2025];43(11):2631-2634. Disponible en: https://diabetesjournals.org/care/article/43/11/2631/35794/COVID-19-and-Children-With-Diabetes-Updates
29. Cardenas Velasco GV, Muñoz N. Manifestaciones clínicas y diagnóstico de la enfermedad por Coronavirus 2019 en el paciente pediátrico. Ecuador J Med. 2022 [citado 06/10/2025];2(Num.Esp). Disponible en: https://revistafecim.org/index.php/tejom/article/view/101
30. Bellido V, Pérez A. Consequences of COVID-19 on people with diabetes. Endocrinol Diabetes Nutr. 2020 [citado 06/07/2025];67(6):355-356. Disponible en: https://www.elsevier.es/en-revista-endocrinologia-diabetes-nutricion-english-ed--413-articulo-consequences-covid-19-on-people-with-S2530018020300895
31. Leyva Montero MA, Teruel Ginés R, Bermúdez Garcell AJ. Infección por el SARS CoV-2 en pacientes diabéticos. Rev Cubana Endocrinol. 2022 [citado 06/08/2025];33(3). Disponible en: https://revendocrinologia.sld.cu/index.php/endocrinologia/article/view/359/0
Declaración de conflicto de intereses
Los autores no declaran conflicto de intereses
Contribución de autoría
Los autores participaron en igual medida en la curación de datos, análisis formal, investigación, metodología, administración del proyecto, recursos, software, supervisión, validación, visualización, redacción –borrador original y redacción –revisión y edición.
![]() Los artículos de la Revista Correo Científico Médico perteneciente a la Universidad de
Ciencias Médicas de Holguín se comparten bajo los términos de la Licencia
Creative Commons Atribución 4.0 Internacional Email: publicaciones@infomed.sld.cu
Los artículos de la Revista Correo Científico Médico perteneciente a la Universidad de
Ciencias Médicas de Holguín se comparten bajo los términos de la Licencia
Creative Commons Atribución 4.0 Internacional Email: publicaciones@infomed.sld.cu