Artículo de revisión
Diagnóstico y tratamiento del síndrome metabólico. Metaanálisis
Diagnosis and treatment of metabolic syndrome. Meta-analysis
Sulema de la Caridad Hernández Batista 1 * https://orcid.org/ 0000-0002-5761-0104
Sonia Noemí González Benítez 1 https://orcid.org/0000-0001-8158-3567
María Teresa Díaz Armas 1 https://orcid.org/0000-0001-5773-5145
Alexander Expósito Lara 1 https://orcid.org/0000-0001-7724-3236
1Escuela Superior Politécnica de Chimborazo (ESPOCH). Riobamba, Ecuador.
*Autor para la correspondencia: sulemadelacaridad@gmail.com
RESUMEN
Introducción: El síndrome metabólico (SM) es un conjunto de
alteraciones metabólicas que aumentan el riesgo de enfermedad cardiovascular
(ECV) y diabetes mellitus tipo 2 (DM2).
Objetivo: Exponer el estado actual sobre
criterios diagnósticos y estrategias terapéuticas del Síndrome Metabólico.
Método: Se realizó una revisión sistemática y metaanálisis de acuerdo a las recomendaciones de la declaración PRISMA 2020. El protocolo fue diseñado previamente e incluyó criterios explícitos de elegibilidad, métodos de búsqueda, selección, extracción y análisis estadístico. Al final se seleccionaron 34 referencias.
Resultados: El SM duplica el riesgo de ECV (RR 2,35; IC 95 % 1,98–2,79), infarto de miocardio (RR 1,99; IC 95 % 1,56–2,54), ictus (RR 2,27; IC 95 % 1,77–2,91), mortalidad total (1,58; IC 95 % 1,35–1,85) y mortalidad cardiovascular (RR 2,40; IC 95 % 1,90–3,03) y aumenta el riesgo de DM2 (Diabetes Mellitus tipo 2) cuatro veces (RR 4,00; IC 95 % 3,10–5,20). Las intervenciones de estilo de vida son las más efectivas para revertir el SM (OR 3,81; IC 95 % 2,65–5,48), seguidas de farmacoterapia (OR 1,59; IC 95 % 1,22–2,07) y cirugía bariátrica (resolución hasta 93 % de los pacientes; proporción 0,93; IC 95 % 0,85–0,97).
Conclusiones: El SM aumenta el riesgo de morbilidad y mortalidad; su manejo debe ser integral y escalonado, priorizando cambios de estilo de vida, con uso complementario de farmacoterapia y cirugía en casos seleccionados.
Palabras clave: síndrome metabólico, resistencia a insulina, intervención en estilo de vida, farmacoterapia, cirugía bariátrica.
ABSTRACT
Introduction: Metabolic syndrome (MetS) is a cluster of metabolic abnormalities that increases the risk of cardiovascular disease (CVD) and type 2 diabetes mellitus (T2DM).
Objective: To expose the actual state about diagnostic and treatment strategies of Metabolic Syndrome.
Methods: A systematic review and meta-analysis of clinical practice guidelines, observational studies, and randomized clinical trials published up to 2024 was conducted, evaluating diagnostic criteria and the effectiveness of lifestyle interventions, pharmacotherapy, and bariatric surgery.
Development: MetS doubles the risk of CVD (RR 2.35; 95 % CI 1.98–2.79), myocardial infarction (RR 1.99; 95 % CI 1.56–2.54), stroke (RR 2.27; 95 % CI 1.77–2.91), all-cause mortality (RR 1.58; 95 % CI 1.35–1.85), and cardiovascular mortality (RR 2.40; 95 % CI 1.90–3.03), and increases the risk of T2DM approximately fourfold (RR 4.00; 95 % CI 3.10–5.20). Lifestyle interventions are the most effective strategy for reversing MetS (OR 3.81; 95 % CI 2.65–5.48), followed by pharmacotherapy (OR 1.59; 95 % CI 1.22–2.07) and bariatric surgery (resolution in up to 93% of patients; proportion 0.93; 95 % CI 0.85–0.97).
Conclusions: MetS significantly increases morbidity and mortality risk; its management should be comprehensive and stepwise, prioritizing lifestyle modifications, with complementary use of pharmacotherapy and surgery in selected cases.
Keywords: metabolic syndrome, insulin resistance, lifestyle intervention, pharmacotherapy, bariatric surgery.
Recibido: 3 de enero 2026.
Aprobado: 2 de abril 2026.
Editor: Yasnay Jorge Saínz.
Aprobado por: Silvio Emilio Niño Escofet.
Introducción
El síndrome metabólico (SM) es una entidad clínica caracterizada por obesidad central, dislipidemia, hipertensión arterial (HTA) y alteraciones en el metabolismo de la glucosa. Su importancia radica en su fuerte asociación con la enfermedad cardiovascular (ECV), diabetes mellitus tipo 2 (DM2) y el aumento de la mortalidad.(1,2) La prevalencia global ha experimentado un incremento, alcanzando 31 % en mujeres y 26 % en hombres para 2023, con estimaciones de 1,54 mil millones de adultos afectados mundialmente. En Estados Unidos, aproximadamente un tercio de los adultos cumple criterios diagnósticos, con prevalencias que se incrementan con la edad y en poblaciones con obesidad o prediabetes. (3)
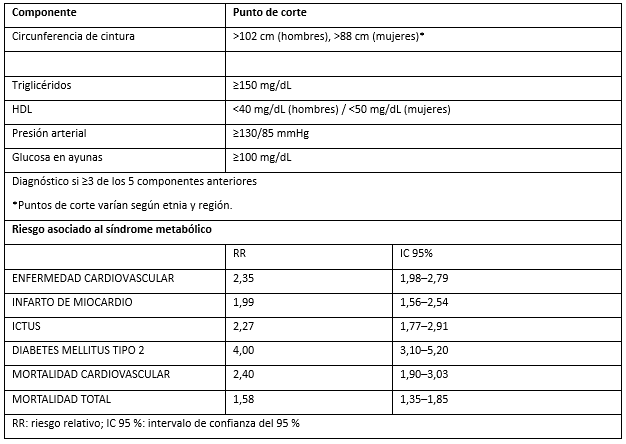
La definición armonizada de 2009 (International Diabetes Federation/American Heart Association/National Heart, Lung, and Blood Institute) establece el diagnóstico ante la presencia ≥ 3 componentes: circunferencia de cintura elevada (≥102 cm en hombres o ≥88 cm en mujeres, con ajustes para poblaciones asiáticas), triglicéridos ≥150 mg/dL, colesterol de lipoproteína de alta densidad (HDL-C) <40 mg/dL en hombres o <50 mg/dL en mujeres, presión arterial ≥130/85 mmHg, y glicemia en ayunas ≥100 mg/dL. (4) Esta definición unificada superó las discrepancias previas entre criterios de la Organización Mundial de la Salud, Adult Treatment Panel III e International Diabetes Federation.
Desde el punto de vista fisiopatológico confluyen en el SM, resistencia a la insulina (RI), adiposidad visceral, inflamación crónica, estrés oxidativo y disfunción endotelial. La RI afecta la vía PI3K/Akt en el endotelio, inhibiendo la producción de óxido nítrico y promoviendo vasoconstricción mediante la vía MAPK, mientras que la adiposidad visceral genera un estado proinflamatorio y protrombótico. Estos mecanismos potencian la progresión hacia DM2 y ECV.(5)
El impacto clínico del SM es considerable porque implica un riesgo acumulativo que aumenta con el número de sus componentes presentes.(6) Sin embargo, existe debate sobre si el SM confiere un riesgo adicional más allá de la suma de sus componentes individuales, aunque su utilidad como herramienta de alerta y de estratificación de riesgo está ampliamente reconocida. El abordaje terapéutico del SM debe ser integral y personalizado, priorizando la modificación de estilos de vida como intervención de primera línea: dieta saludable, actividad física regular y reducción de peso.(7) Diversos estudios y guías recomiendan una pérdida de peso del 7-10 % en 6-12 meses, con beneficios metabólicos significativos incluso en ausencia de normalización del IMC.(7,8)
Las intervenciones farmacológicas y quirúrgicas se reservan para casos refractarios o de alto riesgo, y deben orientarse al control de los factores de riesgo específicos. La adherencia a largo plazo y el acompañamiento multidisciplinario son fundamentales para el éxito sostenido. El objetivo de este metaanálisis es exponer el estado actual sobre criterios diagnósticos y estrategias terapéuticas del Síndrome Metabólico.
Método
Fuentes de información
La búsqueda se efectuó en las siguientes bases de datos biomédicas desde su inicio hasta junio de 2024: PubMed/MEDLINE, Embase, CINAHL y Cochrane Library. La estrategia incluyó términos MeSH y palabras clave relacionados con “metabolic syndrome”, “syndrome X”, “insulin resistance”, “lifestyle intervention”, “pharmacologic treatment”, “bariatric surgery”, y filtros metodológicos para ensayos clínicos y estudios observacionales.
Criterios de inclusión
· Población: adultos (≥ 18 años) con diagnóstico de SM.
· Definición diagnóstica: criterios reconocidos internacionalmente (IDF, AHA/NHLBI o ATP III).
· Intervenciones:
o cambios en estilo de vida (nutrición, ejercicio, pérdida de peso),
o farmacoterapia dirigida a componentes del SM,
o cirugía bariátrica.
· Diseños aceptados: ensayos clínicos aleatorizados (ECA), estudios de cohortes, revisiones sistemáticas y guías clínicas basadas en evidencia.
· Seguimiento mínimo: ≥ 6 meses.
· Desenlaces evaluados: reversión del SM, incidencia de DM2, ECV, mortalidad y/o cambios cuantitativos en parámetros metabólicos individuales (circunferencia de cintura, glucemia, triglicéridos, HDL-C y presión arterial).
Proceso de selección de estudios y extracción de datos
Dos
revisores independientes realizaron la selección por título/resumen y
posteriormente la revisión del texto completo para determinar la
elegibilidad.
La extracción de datos se efectuó mediante un formulario estandarizado que
recogió:
- características del estudio,
- diseño y tamaño muestral,
- características basales de la población,
- criterios diagnósticos utilizados para SM,
- tipo y duración de la intervención,
- desenlaces primarios y secundarios,
- resultados
estadísticos relevantes (medias, desviaciones estándar, OR, RR, HR).
Cualquier discrepancia se resolvió por consenso o mediante un tercer revisor.
Evaluación de la calidad metodológica y riesgo de sesgo
La calidad de los estudios incluidos se valoró según el tipo de diseño:
ECA: Se utilizó la escala PEDro (Physiotherapy Evidence Database), que ha demostrado validez convergente aceptable (correlación de 0,83 con la herramienta Cochrane de riesgo de sesgo) y confiabilidad interobservador sustancial (coeficiente de correlación intraclase de 0,80).(10,11)
Revisiones sistemáticas: Se empleó la herramienta AMSTAR (A MeaSurement Tool to Assess systematic Reviews) para evaluar calidad metodológica, que ha demostrado acuerdo interobservador sustancial (kappa promedio de 0,70), confiabilidad (coeficiente de correlación intraclase de 0,84) y validez de constructo.(12)
Estudios observacionales: Se evaluaron los dominios principales de riesgo de sesgo, incluyendo sesgo de selección (diferencias en características basales entre grupos), sesgo de información (medición diferencial de exposición o desenlaces), y confusión (factores asociados a la exposición y el desenlace).(12,13) Para estudios de cohorte se consideró la herramienta Newcastle-Ottawa Scale, y para estudios transversales la Agency for Healthcare Research and Quality (AHRQ), ambas recomendadas por su aplicabilidad y validez en la evaluación de estudios observacionales.
La evaluación de riesgo de sesgo se realizó de forma independiente por dos revisores, resolviendo discrepancias mediante discusión o consulta con un tercer revisor. Se evaluó la heterogeneidad estadística mediante el estadístico I², que representa la proporción de la variación total atribuible a heterogeneidad entre estudios en lugar de azar.(14) Se utilizaron umbrales según las recomendaciones de la American Heart Association: I² de 25 % (heterogeneidad baja), 50 % (heterogeneidad moderada) y 75 % (heterogeneidad alta). Además, se empleó la prueba Q de Cochran para determinar la significancia estadística de la heterogeneidad.
Análisis de sensibilidad
Se siguieron las recomendaciones del Cochrane Collaboration, excluyendo estudios de bajo rigor metodológico o con alto riesgo de sesgo en dominios críticos.(14) Estos análisis permitieron evaluar la robustez de los resultados ante decisiones metodológicas alternativas y verificar si las conclusiones principales se mantenían estables.
Proceso PRISMA
El flujo de estudios a través del proceso de selección se resume en el diagrama PRISMA:
- Identificación: 2,598 registros encontrados en bases de datos y otras fuentes.
- Cribado: 38 estudios seleccionados tras eliminar duplicados.
- Elegibilidad: 18 estudios evaluados en texto completo.
- Incluidos en el análisis final incluyó 34 artículos, entre los cuales se encontraron 11 estudios y 3 guías de práctica clínica basadas en evidencia. (fig. 1)
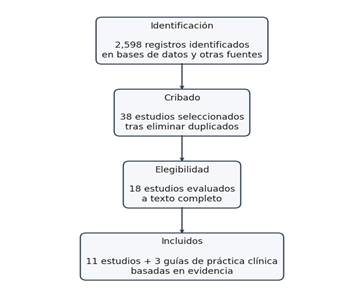
Fig. 1. Flujograma de selección de trabajos
Análisis estadístico
El metaanálisis se llevó a cabo utilizando modelos de efectos aleatorios bajo el método de DerSimonian-Laird, dada la variabilidad clínica y metodológica entre los estudios.(14) Las medidas de efecto se expresaron como:
· Odds Ratios (OR) para desenlaces dicotómicos relacionados con reversión del SM y otros resultados binarios.
· Risk Ratios (RR) para estimar riesgos relativos de incidencia de eventos y mortalidad.
· Diferencias de medias (DM) para desenlaces continuos como cambios en glucosa, triglicéridos, HDL-C, presión arterial y circunferencia de cintura, todos con intervalos de confianza del 95 % (IC 95 %).
Estandarización de datos continuos
Debido a la variabilidad en las unidades reportadas entre estudios, se realizaron los siguientes procedimientos:
· Transformación de glucosa de mg/dL a mmol/L cuando fue necesario.
· Conversión de presión arterial a mmHg si se reportaban unidades alternativas.
· Cálculo de diferencias de medias estandarizadas (DME) cuando los estudios utilizaron escalas heterogéneas.
· Cuando los estudios no informaron desviaciones estándar, estas se derivaron a partir de errores estándar, intervalos de confianza o valores p, siguiendo las recomendaciones de Cochrane.
Software estadístico
Todos los análisis estadísticos se realizaron utilizando software especializado para metaanálisis, con un nivel de significancia estadística establecido en α = 0,05 para todas las pruebas de hipótesis. En este caso el paquete estadístico SPSS versión 26.
Desarrollo
En la tabla I se relacionan los estudios que fueron incluidos en este metaanálisis.
Tabla I. Estudios y guías incluidos en la investigación.
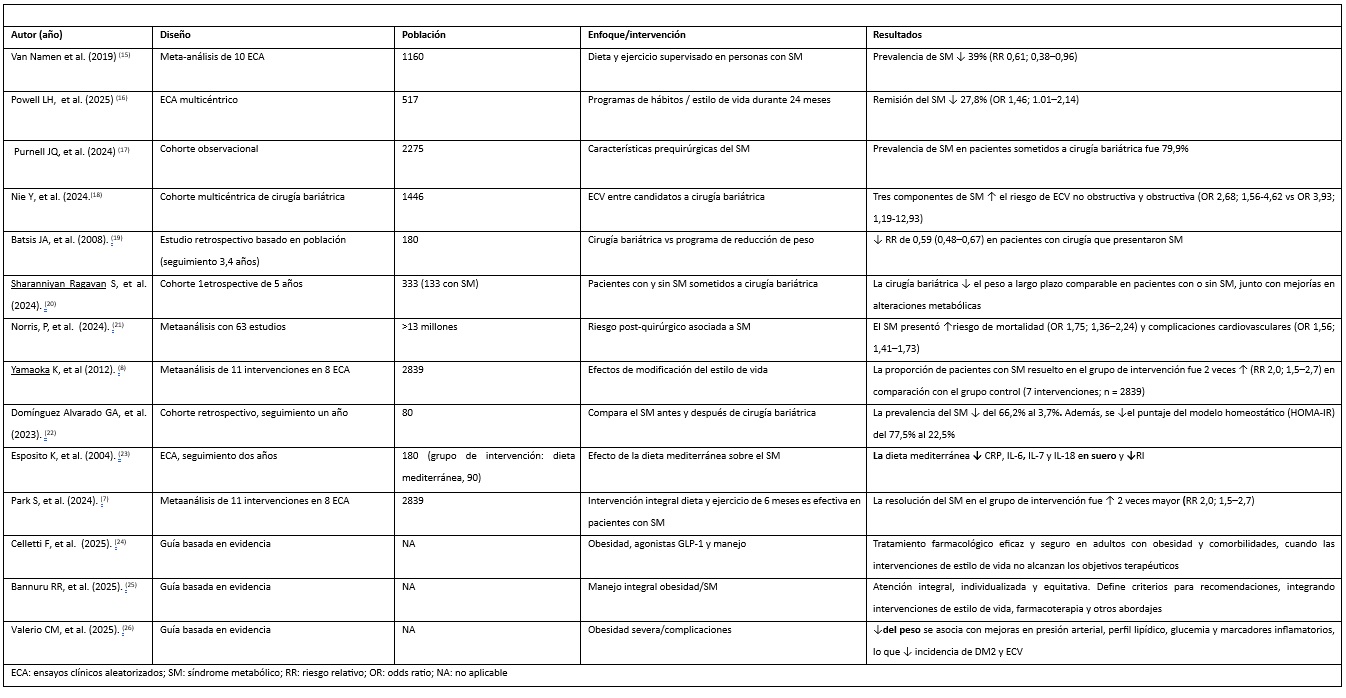
Diagnóstico
El diagnóstico del SM se fundamenta en la presencia de al menos tres de cinco componentes: circunferencia de cintura elevada, triglicéridos elevados, HDL-C bajo, presión arterial elevada y glucosa en ayunas aumentada, según la definición armonizada de 2009 consensuada por la IDF, AHA/NHLBI y otras sociedades internacionales.(8) La circunferencia de cintura utiliza puntos de corte específicos por región y etnia, lo que mejora la sensibilidad diagnóstica en poblaciones diversas. No se requiere que la obesidad central sea obligatoria, (tabla II y fig. 2).
Tabla II. Criterios armonizados del síndrome metabólico y riesgo asociado
En la figura 2 se representa en un diagrama de barras el riesgo asociado al síndrome metabólico.
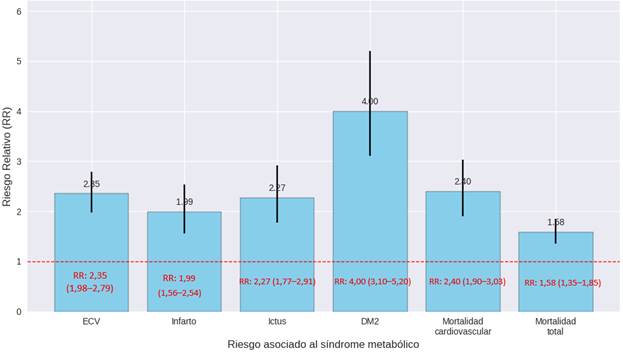
Fig. 2. Riesgo asociado al síndrome metabólico
2. Tratamiento
A. Intervenciones de estilo de vida (primera línea)
Las intervenciones en el estilo de vida revirtieron el SM casi 4 veces [OR 3,81 (IC 95 % 2,60–5,58)], con reducciones significativas de las medias de circunferencia de cintura, presión arterial, triglicéridos séricos y glucosa en ayunas, todos componentes del SM, (tabla III).
B. Farmacoterapia (segunda línea)
La farmacoterapia está indicada cuando las modificaciones en los estilos de vida no logran alcanzar los objetivos terapéuticos propuestos, e incluye fármacos dirigidos tanto a los componentes del SM como al tratamiento de la obesidad, una condición estrechamente asociada a su fisiopatología.(27)
La farmacoterapia se asoció con una mayor probabilidad de reversión del SM (OR 1,59; IC 95 % 1,20–2,10). Los efectos sobre los componentes individuales del SM fueron consistentes entre estudios, con reducciones medias de la presión arterial sistólica de aproximadamente 5–10 mmHg, disminuciones del LDL-C de 30–60 mg/dL y de los triglicéridos del 20–40 %, así como mejoras significativas de la glucemia en ayunas (−10 a −30 mg/dL), aunque con heterogeneidad según la clase farmacológica evaluada.
El tratamiento farmacológico se orientó principalmente al control de los componentes individuales del SM, con evidencia consistente de beneficio clínico:
- Hipertensión arterial: los inhibidores de la enzima convertidora de angiotensina (IECA) y los antagonistas del receptor de angiotensina II (ARA-II) fueron los fármacos preferidos, con objetivos de presión arterial <130/80 mmHg.
- Dislipidemia: las estatinas se utilizaron como primera línea para la reducción del colesterol LDL, mientras que los fibratos y los ácidos grasos omega-3 se emplearon principalmente para el control de la hipertrigliceridemia.
- Alteraciones glucémicas: incluyeron metformina, inhibidores del cotransportador sodio-glucosa tipo 2 (SGLT2) y agonistas del receptor del péptido similar al glucagón tipo 1 (GLP-1), como semaglutida, estos últimos con beneficios adicionales sobre la pérdida de peso y la reducción del riesgo cardiovascular.
En conjunto, los efectos de la farmacoterapia sobre la presión arterial, el perfil lipídico y la glucemia mostraron estimaciones consistentes de beneficio, tales como reducciones medias de LDL-C y triglicéridos y mejoría del control glucémico, aunque con intervalos de confianza variables según el fármaco y el diseño del estudio.
C. Cirugía bariátrica (tercera línea)
La cirugía bariátrica fue evaluada en estudios que incluyeron pacientes con obesidad severa, definidos por un índice de masa corporal (IMC) ≥40 kg/m² o ≥35 kg/m² en presencia de comorbilidades asociadas, y con SM refractario al tratamiento convencional. En este subgrupo, la cirugía mostró los mayores efectos terapéuticos globales entre las estrategias analizadas. La resolución del SM alcanzó hasta el 93 %, con una OR de remisión significativamente superior al tratamiento médico, estimada en OR 13,0 (IC 95%: 6,5–26,0).
En cuanto a los desenlaces cardiometabólicos específicos, la cirugía bariátrica se asoció con una reducción marcada en la incidencia de DM2, con un RR de 0,25 (IC 95 %: 0,12–0,52), lo que equivale a una disminución aproximada del 75 % en comparación con grupos no quirúrgicos. En las tablas 3 y 4 aparecen resúmenes de estos resultados.
Tabla III. Estrategias terapéuticas para el síndrome metabólico: comparación de eficacia
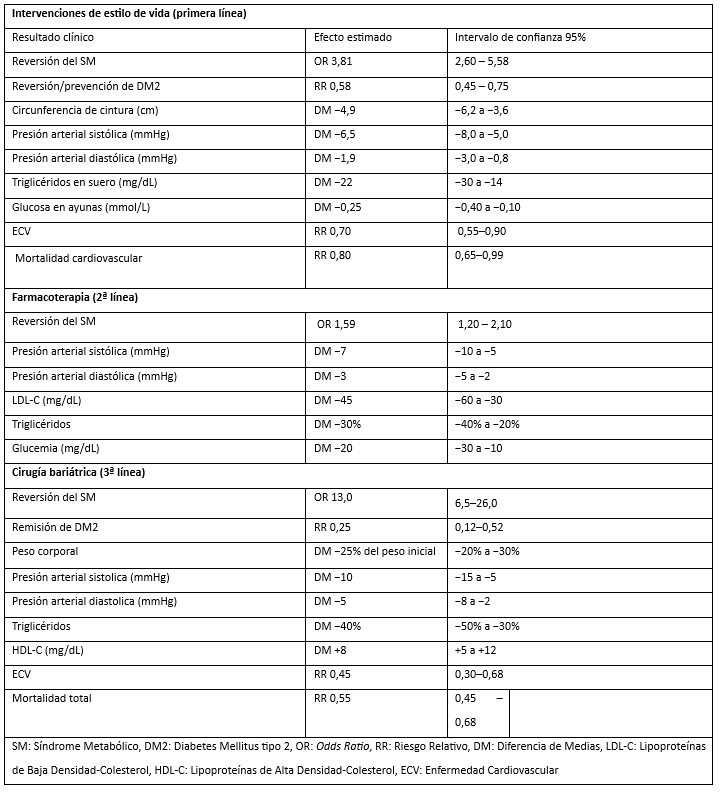
En la tabla IV se aprecia los resultados de la comparación global de las intervenciones en los pacientes.
Tabla IV. Comparación global de intervenciones
|
Intervención |
OR de resolución del SM |
Beneficios principales |
|
Estilo de vida |
3,81 (2,60–5,58) |
↓PA, ↓TG, ↓glucosa, ↓cintura |
|
Farmacoterapia |
1,59 (1,20–2,10) |
↓PA, ↓TG, ↑HDL, ↓glucosa |
|
Cirugía bariátrica |
13,0 (6,5–26,0) |
Remisión SM, ↓peso, ↓DM2 |
Los efectos sobre la reversión del SM se expresaron como OR, dado que este desenlace fue analizado mediante modelos logísticos en los estudios primarios, mientras que los riesgos de DM2, ECV y mortalidad se expresaron como RR, de acuerdo con su naturaleza longitudinal y su reporte estándar en los estudios incluidos.
La evidencia actual confirma que el SM es una entidad clínica útil para identificar individuos con alto riesgo de ECV y DM2, aunque persiste debate sobre si el SM aporta un riesgo adicional más allá de la suma de sus componentes individuales. (6) El SM, aunque predice riesgo cardiovascular y de DM2, no sustituye la evaluación global del riesgo.
Los criterios diagnósticos armonizados, que requieren al menos tres de cinco componentes, han mejorado la sensibilidad y aplicabilidad en diferentes poblaciones, permitiendo una mejor estratificación del riesgo y facilitando la implementación de estrategias preventivas. (8) Sin embargo, la variabilidad en los puntos de corte para la circunferencia de cintura y la influencia de factores étnicos y regionales siguen siendo retos para la estandarización global. (28)
Una brecha crítica del conocimiento es la comprensión de los factores que subyacen en la marcada heterogeneidad del SM, incluyendo las diferencias raciales y étnicas significativas. (28) Los determinantes sociales de la salud impulsan la mayor carga de factores de riesgo en poblaciones marginadas. Se requieren estudios multicéntricos sobre diversidad étnica para mejorar la calidad metodológica y permitir la extrapolación de resultados a poblaciones globales.
El manejo del SM debe ser multifactorial y personalizado, priorizando intervenciones de estilo de vida y apoyándose en farmacoterapia según el perfil de riesgo.(7) Las intervenciones combinadas de dieta y ejercicio reducen significativamente la prevalencia del SM, la circunferencia de cintura, la presión arterial, los triglicéridos y la glucosa en ayunas.
La dieta, junto con ejercicio supervisado, son las estrategias más efectivas y seguras, aunque la evidencia es limitada en poblaciones no europeas y mujeres.(15,29,30) La variabilidad en los criterios diagnósticos del SM y la falta de estudios multicéntricos en minorías étnicas dificultan la extrapolación de los resultados. Es necesario mejorar la calidad metodológica y la inclusión de grupos subrepresentados en futuros estudios.
La farmacoterapia se reserva para casos en los que las medidas no farmacológicas no logran los objetivos, y debe orientarse al control de los componentes específicos: antihipertensivos, estatinas, fibratos, metformina y, en casos seleccionados, agonistas GLP-1 e inhibidores SGLT2, que han demostrado beneficios en reducción de peso y eventos cardiovasculares.(31)
La individualización de la farmacoterapia para el SM requiere un enfoque personalizado que considere el fenotipo clínico del paciente, sus comorbilidades específicas y el perfil de efectos adversos de cada medicamento, priorizando agentes que promuevan pérdida de peso y abordando simultáneamente todos los componentes del síndrome mediante terapia combinada dirigida.
El SM no puede tratarse con un solo agente, ya que representa un problema de salud multifacético que requiere abordar simultáneamente la obesidad, DM2, HTA y dislipidemia. El manejo exitoso exige una terapia combinada que incluya antihipertensivos, hipolipemiantes y agentes hipoglucemiantes. Esta aproximación integral es fundamental dado que el SM incrementa significativamente el riesgo de desarrollar DM2 y ECV.(27,32)
La cirugía bariátrica constituye la estrategia terapéutica con mayor tasa de resolución del SM en pacientes con obesidad severa y enfermedad refractaria a las intervenciones de estilo de vida y a la farmacoterapia. Se demuestra una mejoría sostenida de los componentes del SM, incluyendo reducción significativa del peso corporal, remisión de la DM2, mejor control de la presión arterial y del perfil lipídico, así como una disminución a largo plazo de ECV y mortalidad. No obstante, debido a su carácter invasivo y a los riesgos perioperatorios, su indicación requiere una selección rigurosa del paciente, una evaluación multidisciplinaria previa y un seguimiento especializado a largo plazo para maximizar los beneficios metabólicos y minimizar las complicaciones.(33)
Existen inequidades en el acceso a la cirugía bariátrica, que afectan especialmente a adolescentes, adultos negros, hispanos o latinos y personas con menor nivel socioeconómico, quienes tienen menor probabilidad de someterse a este procedimiento.(34) Estas disparidades se explican tanto por factores estructurales —la cobertura de seguros, la disponibilidad de centros especializados y las barreras geográficas —, como por determinantes sociales, incluyendo menor apoyo social, menor educación sanitaria y escaso acceso a seguimiento postoperatorio, elementos clave para el éxito a largo plazo de la cirugía.
Un aspecto relevante es la necesidad de individualizar el manejo, evitando el sobretratamiento en adultos mayores o pacientes frágiles, y priorizando intervenciones sostenibles y graduales. La motivación, la educación y el apoyo continuo son claves para mejorar la adherencia y reducir recaídas.
Finalmente, aunque el SM es un marcador útil de riesgo cardiometabólico, se requieren más estudios para determinar si confiere un riesgo superior al de sus componentes individuales y para optimizar las estrategias de prevención y tratamiento en diferentes contextos poblacionales. La integración de nuevas terapias, la personalización del abordaje y el fortalecimiento de políticas públicas son esenciales para enfrentar el creciente impacto del SM en la salud global.
Las principales limitaciones de este metaanálisis se derivan de aspectos metodológicos y de la naturaleza de la evidencia disponible:
- Heterogeneidad en los criterios diagnósticos: Existen múltiples definiciones del SM con diferencias en la obligatoriedad de la obesidad central y los puntos de corte para circunferencia de cintura, lo que dificulta la comparación entre estudios.
- Limitaciones en la predicción de riesgo: El SM predice riesgo cardiovascular y de DM2, pero su valor añadido respecto a la suma de sus componentes es debatido.
- Falta de datos en subgrupos y poblaciones específicas: La mayoría de los estudios se realizaron en poblaciones europeas o norteamericanas, con escasa representación de minorías étnicas, mujeres y adultos mayores.
- Desenlaces a largo plazo insuficientes: Aunque las intervenciones de estilo de vida y farmacológicas son eficaces en la reversión del SM, hay pocos estudios con seguimiento suficiente para evaluar el impacto a largo plazo en la incidencia de eventos y mortalidad.
- Calidad metodológica: Existen diferencias en el diseño, tamaño muestral, duración del seguimiento y medidas de resultado entre los estudios. La falta de cegamiento, la pérdida de seguimiento y la motivación de los participantes limitan la robustez de las conclusiones.
- Limitaciones en la medición de RI y biomarcadores: La ausencia de estandarización en la medición de RI y el uso de variables dicotómicas en lugar de continuas afectan la precisión diagnóstica y la interpretación de los resultados.
- Carencia de estudios sobre nuevas terapias y biomarcadores: Se requiere mayor investigación sobre el papel de nuevos fármacos y biomarcadores en el manejo personalizado del SM y su relación con enfermedades asociadas.
En conjunto, estas limitaciones subrayan la necesidad de estudios multicéntricos, con criterios diagnósticos armonizados, inclusión de poblaciones subrepresentadas y seguimiento a largo plazo, para optimizar la utilidad clínica y pronóstica del SM y sus intervenciones.
El aporte científico de esta investigación consiste en presentar el estado actual del diagnóstico y tratamiento del síndrome metabólico, que constituye un problema de salud importante a nivel global.
Conclusiones
El SM es una entidad de alta prevalencia y riesgo, cuyo diagnóstico requiere criterios estandarizados y adaptados a la población. En comparación con la farmacoterapia y la cirugía bariátrica, las intervenciones de estilo de vida mostraron el mayor beneficio como estrategia inicial, con una probabilidad casi cuatro veces mayor de reversión del SM y reducciones significativas del riesgo de DM2, ECV y mortalidad. La farmacoterapia ofreció beneficios adicionales al dirigirse a componentes específicos del síndrome, mientras que la cirugía bariátrica fue la intervención más eficaz en términos de resolución del SM, remisión de DM2 y reducción de ECV en pacientes cuidadosamente seleccionados.
.
Referencias
1. Stone NJ, Smith SC Jr, Orringer CE, Rigotti NA, Navar AM, Khan SS, Jones DW, et al. Managing Atherosclerotic Cardiovascular Risk in Young Adults: JACC State-of-the-Art Review. J Am Coll Cardiol. 2022[citado 06/03/2025];79(8):819-836. https://doi.org/10.1016/j.jacc.2021.12.016
2. Noubiap JJ, Nansseu JR, Nyaga UF, Ndoadoumgue AL, Ngouo AT, Tounouga DN, et al. Worldwide trends in metabolic syndrome from 2000 to 2023: a systematic review and modelling analysis. Nat Commun. 2025 [citado 08/03/2025];17(1):573. https://doi.org/10.1038/s41467-025-67268-5
3. Nieto FJ, Peppard PE, Engelman CD, et al. Prevalence of metabolic syndrome in the United States: National Health and Nutrition Examination Survey 2003–2006. Centers for Disease Control and Prevention Web site. 2009 [citado 12/01/2026]. Disponible en: https://stacks.cdc.gov/view/cdc/5448
4. Neeland IJ, Lim S, Tchernof A, Gastaldelli A, Rangaswami J, Ndumele CE, et al. Metabolic syndrome.Nat Rev Dis Primers. 2024 [citado 19/11/2025];10(1):77. https://doi.org/10.1038/s41572-024-00563-5
5. Młynarska E, Bojdo K, Frankenstein H, Krawiranda K, Kustosik N, Lisińska W, et al. Endothelial Dysfunction as the Common Pathway Linking Obesity, Hypertension and Atherosclerosis. Int J Mol Sci. 2025 [citado 17/11/2025];26(20):10096. https://doi.org/10.3390/ijms262010096
6. Rosenzweig JL, Bakris GL, Berglund LF, Hivert MF, Horton ES, Kalyani RR, et al. Primary Prevention of ASCVD and T2DM in Patients at Metabolic Risk: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2019 [citado 06/08/2025];104(9):3939-3985. https://doi.org/10.1210/jc.2019-01338
7. Park S, Lee J, Seok JW, Park CG, Jun J. Comprehensive lifestyle modification interventions for metabolic syndrome: A systematic review and meta-analysis. J Nurs Scholarsh. 2024 [citado 16/09/2025];56(2):249-259. https://doi.org/10.1111/jnu.12946
8. Yamaoka K, Tango T. Effects of lifestyle modification on metabolic syndrome: a systematic review and meta-analysis. BMC Med. 2012 [citado 16/09/2025];10:138. https://doi.org/10.1186/1741-7015-10-138
9. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD. et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. PLoS Medicine. 2021 [citado 11/10/2025];18(3):e1003583. https://doi.org/10.1371/journal.pmed.1003583
10. Moseley AM, Rahman P, Wells GA, Zadro JR, Sherrington C, et al. Agreement between the Cochrane risk of bias tool and Physiotherapy Evidence Database (PEDro) scale: A meta-epidemiological study of randomized controlled trials of physical therapy interventions. PLoS One. 2019 [citado 11/10/2025];14(9):e0222770. https://doi.org/10.1371/journal.pone.0222770
11. Yamato TP, Maher C, Koes B, Moseley A. The PEDro scale had acceptably high convergent validity, construct validity, and interrater reliability in evaluating methodological quality of pharmaceutical trials. J Clin Epidemiol. 2017 [citado 11/10/2025];86:176-181. https://doi.org/10.1016/j.jclinepi.2017.03.002
12. Shea BJ, Hamel C, Wells GA, Bouter LM, Kristjansson E, et al. AMSTAR is a reliable and valid measurement tool to assess the methodological quality of systematic reviews. J Clin Epidemiol. 2009 [citado 11/10/2025];62(10):1013-1020. https://doi.org/10.1016/j.jclinepi.2008.10.009
13. Luijendijk HJ, Page MJ, Burger H, Koolman X. Assessing risk of bias: a proposal for a unified framework for observational studies and randomized trials. BMC Med Res Methodol. 2020 [citado 11/10/2025];20(1):237. https://doi.org/10.1186/s12874-020-01115-7
14. Rao G, Lopez-Jimenez F, Boyd J, D'Amico F, Durant NH, Hlatky MA, et al. Methodological Standards for Meta-Analyses and Qualitative Systematic Reviews of Cardiac Prevention and Treatment Studies: A Scientific Statement from the American Heart Association. Circulation. 2017 [citado 11/10/2025];136(10):e172-e194. https://doi.org/10.1161/CIR.0000000000000523
15. van Namen M, Prendergast L, Peiris C. Supervised lifestyle intervention for people with metabolic syndrome improves outcomes and reduces individual risk factors of metabolic syndrome: A systematic review and meta-analysis. Metabolism. 2019 [citado 11/10/2025];101:153988. https://doi.org/10.1016/j.metabol.2019.153988
16. Powell LH, Berkley-Patton J, Drees BM, Kelly Karavolos K, Lohse B, Masters KS, et al. Lifestyle Intervention for Sustained Remission of Metabolic Syndrome: A Randomized Clinical Trial. JAMA Intern Med. 2025 [citado 11/10/2025];186(1):67-77. Disponible en: https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2841069
17. Purnell JQ, Selzer F, Smith MD, Berk PD, Courcoulas AP, Inabnet WB, et al. Metabolic syndrome prevalence and associations in a bariatric surgery cohort from the Longitudinal Assessment of Bariatric Surgery-2 study. Metab Syndr Relat Disord. 2014 [citado 11/10/2025];12(2):86-94. https://doi.org/10.1089/met.2013.0116
18. Nie Y, Zong H, Li Z, Wang P, Zhang N, Biao Zhou, et al. Cardiovascular disease among bariatric surgery candidates: coronary artery screening and the impact of metabolic syndrome. Diabetol Metab Syndr. 2024 [citado 11/10/2025];16(1):180. https://doi.org/10.1186/s13098-024-01425-6
19. Batsis JA, Romero Corral A, Collazo Clavell ML, Sarr MG, Somers VK, Francisco Lopez-Jimenez. Effect of bariatric surgery on the metabolic syndrome: a population-based, long-term controlled study. Mayo Clin Proc. 2008 [citado 11/10/2025];83(8):897-907. https://doi.org/10.4065/83.8.897
20. Ragavan S, Elhelw O, Majeed W, Alkhaffaf B, Senapati S, Basil J. Ammori, et al. Weight Loss Following Bariatric Surgery in People with or without Metabolic Syndrome: A 5-Year Observational Comparative Study. J Clin Med. 2024 [citado 11/10/2025];13(1):256. https://doi.org/10.3390/jcm13010256
21. Norris P, Gow J, Arthur T, Conway A, Fleming FJ, Nicholas R. Metabolic syndrome and surgical complications: a systematic review and meta-analysis of 13 million individuals. Int J Surg. 2024 [citado 11/10/2025];110(1):541-553. https://doi.org/10.1097/JS9.0000000000000834
22. Domínguez Alvarado GA, Otero Rosales MC, Cala Duran JC, Serrano Gómez S, Carrero Barragan TY. Domínguez Alvarado PN, et al. The effect of bariatric surgery on metabolic syndrome: A retrospective cohort study in Colombia. Health Sci Rep. 2023 [citado 11/10/2025];6(2):e1090. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC9886857/
23. Esposito K, Marfella R, Ciotola M, Di Palo C, Giugliano F, Giugliano G, et al. Effect of a mediterranean-style diet on endothelial dysfunction and markers of vascular inflammation in the metabolic syndrome: a randomized trial. JAMA. 2004 [citado 11/10/2025];292(12):1440-1446. Disponible en: https://pubmed.ncbi.nlm.nih.gov/15383514/
24. Celletti F, Farrar J, De Regil L. World Health Organization Guideline on the Use and Indications of Glucagon-Like Peptide-1 Therapies for the Treatment of Obesity in Adults. JAMA. 2025 [citado 11/10/2025];335(5):434-438. Disponible en: https://jamanetwork.com/journals/jama/fullarticle/2842199
25. Bannuru RR; ADA Professional Practice Committee (PPC). Introduction and methodology: Standards of Care in Overweight and Obesity-2025. BMJ Open Diabetes Res Care. 2025 [citado 11/10/2025];13(Suppl 1):e004928. https://doi.org/10.1136/bmjdrc-2025-004928
26. Valerio CM, Saraiva JFK, Valente F. van de Sande-Lee S, Rocha VZ, Rached FH, et al. Brazilian evidence-based guideline on the management of obesity and prevention of cardiovascular disease and obesity-associated complications: a position statement by five medical societies. Diabetol Metab Syndr. 2025 [citado 11/10/2025];17:432. (2025). https://doi.org/10.1186/s13098-025-01954-8
27. Pennington B, Cummins E, Chandler A, Fotheringham J. Challenges in Modelling the Cost Effectiveness of Pharmacotherapies for Obesity. Pharmacoeconomics. 2025 [citado 11/11/2025];43(10):1171-1178. https://doi.org/10.1007/s40273-025-01520-0
28. Lear SA, Gasevic D. Ethnicity and Metabolic Syndrome: Implications for Assessment, Management and Prevention. Nutrients. 2019 [citado 11/10/2025];12(1):15. https://doi.org/10.3390/nu12010015
29. Bruna Mejias A, San Martin J, Arciniegas Diaz D, Meneses Caroca T, Salamanca Cerda A, Beas-Gambi A, et al. Comparison of the Mediterranean Diet and Other Therapeutic Strategies in Metabolic Syndrome: A Systematic Review and Meta-Analysis. Int J Mol Sci. 2025 [citado 11/10/2025];26(12):5887. https://doi.org/10.3390/ijms26125887
30. Sangouni AA, Hosseinzadeh M, Parastouei K. Effect of dietary approaches to stop hypertension diet on insulin resistance and lipid accumulation product in subjects with metabolic syndrome. Sci Rep. 2025 [citado 11/10/2025];15(1):17025. https://doi.org/10.1038/s41598-025-01013-2Principio del formulario
31. Nilsson PM, Tuomilehto J, Rydén L. The metabolic syndrome - What is it and how should it be managed? Eur J Prev Cardiol. 2019 [citado 11/10/2025];26(2_suppl):33-46. https://doi.org/10.1177/2047487319886404
32. Lim S, Eckel RH. Pharmacological treatment and therapeutic perspectives of metabolic syndrome. Rev Endocr Metab Disord. 2014 [citado 11/10/2025];15(4):329-341. https://doi.org/10.1007/s11154-014-9298-4
33. Dean YE, Mohamed MI, Shokri A, Nassar M, Omayer A, Shahid M, et al. Bariatric Surgery and Remission of Metabolic Syndrome: A Meta-analysis of Randomised Controlled Trials and Prospective Studies. Obes Surg. 2025 [citado 11/10/2025];35(4):1337-1349. https://doi.org/10.1007/s11695-025-07750-7
34. Laddu D, Neeland IJ, Carnethon M, Stanford FC, Mongraw-Chaffin MM, Bethany Barone Gibbs, et al. Implementation of Obesity Science In to Clinical Practice: A Scientific Statement From the American Heart Association. Circulation. 2024 [citado 11/10/2025];150(1). https://doi.org/10.1161/CIR.0000000000001221
Conflicto de intereses
No se declara conflicto de intereses
Contribución de autoría
Sulema de la Caridad Hernández Batista: Conceptualización, curación de datos, análisis formal, investigación, metodología, administración del proyecto.
Noemí González Benítez: administración del proyecto, recursos, software, supervisión, validación, visualización, redacción – borrador original, redacción – revisión y edición.
María Teresa Díaz Armas: Recursos, software, supervisión, validación, visualización, redacción – borrador original, redacción – revisión y edición.
Alexander Expósito Lara: Análisis formal, adquisición de fondos, investigación, metodología, administración del proyecto, recursos, software, supervisión.